Medico Psichiatra presso il Kaunas Medical Institute. Ha lavorato in ospedale psichiatrico ai tempi dell’Unione Sovietica. Specializzata nel trattamento psichiatrico di bambini e adolescenti. Psicoterapeuta familiare e Direttrice dell’Istituto per le Relazioni Familiari di Kaunas. Ha collaborato come psicoterapeuta di supporto presso la Kaunas Medical University e presso l’Istituto Olandese di Psicoanalisi.

"Diritti... e rovescio" - Dichiarazione universale dei Diritti dell'Uomo, progetto realizzato all'interno del laboratorio "Atelier d'Arte" del Centro Diurno Day Care dell'Ospedale di Bergamo.
In questa presentazione parlerò della mia esperienza come psichiatra e psicoterapeuta in Lituania, facendo cenno alla storia del nostro Paese, non indifferente. Prima di entrare nel merito della situazione odierna, vi racconterò quella che è stata la mia esperienza e quindi illustrerò brevemente la situazione della psichiatria e della riforma del nostro sistema dei Servizi di Salute Mentale. Condividendo la mia esperienza, vorrei riflettere sulle differenze che ho notato con voi.
Cenni storici
Mentre discutevate della legge Basaglia e della riforma mi è venuta in mente una metafora sulla differenza tra “fast food” e “slow food”. Vi spiego: quando la riforma cominciò in Europa e in Italia, ero molto giovane e la situazione era assai diversa. Tra l’altro, ho constatato dopo varie ricerche che la “Legge Basaglia” tutt’oggi non è conosciuta in Lituania, né dai civili né dai professionisti.
Andiamo però un po’ indietro: noi abbiamo vissuto sotto il regime sovietico e non era permesso parlare di liberazione e di movimento. Non solo i pazienti erano stati affetti dal regime, ma anche noi professionisti: anche gli psichiatri più aperti non erano esenti dall’influenza del regime, tale che non potevano esprimersi liberamente.
Allora la situazione era molto diversa da oggi: erano presenti grandi ospedali che potevano ospitare dalle trenta alle quaranta persone in una singola stanza; spesso i pazienti venivano ricoverati contro la loro volontà, li venivano iniettati medicinali ed erano costretti a lavorare (anche quando gli psicofarmaci li rallentavano a livello motorio e cognitivo). Nel caso di pazienti che presentavano deliri psicotici il sistema prevedeva che questi fossero costretti a ricovero e a rimanere in ospedale per qualsiasi tipo di trattamento.
Per quanto riguarda noi membri del personale ospedaliero, ci veniva imposto di prestare servizio anche nei giorni festivi e di notte; inoltre, in occasione di agitazioni politiche, i soldati ci indicavano persone che eravamo costretti ad ammettere nell’ospedale con false diagnosi (io sono stata fortunata, non mi è mai capitato personalmente e non so come avrei reagito se mi fossi trovata in quella situazione).
È bene sottolineare che in questo panorama, precedentemente alle varie riforme e leggi oggi in vigore che verranno descritte a seguito, spesso sui pazienti veniva effettuata una contenzione meccanica: questa li costringeva a letto, anche attraverso l’ausilio di corde e venivano lasciati in stanze isolate. I trattamenti brevi erano di sei o sette mesi, ma molti altri pazienti passavano anni in manicomio o rimanevano a vita. Le loro condizioni negli ospedali erano cattive e le concezioni e le diagnosi dei disturbi mentali non erano descritte chiaramente.
Il regime sovietico lasciò un sistema di cura assistenziale assai corrotto, molti ospedali psichiatrici sovraffollati, sfiducia generale nel sistema di cura psichiatrico e un forte stigma di cui l’intera società ne risente fino ai nostri giorni. A causa della presenza del regime sovietico che operava una deliberata repressione, non era possibile conoscere idee nuove né parlarne e non ci si toglie facilmente d’addosso un tale peso. Solo dal 1975 la situazione iniziò a mutare, permettendo una lenta introduzione della disciplina e della professione dello psicologo.
Nel 1991 si iniziò a discutere della prima riforma psichiatrica e fu stesa la prima edizione della legge psichiatrica. Ma eravamo tanto lontani da tutto ciò di cui si discute qui. Ecco perché “fast food” e “slow food”…
Anche se gli effetti reali, a seguito dell’indipendenza, non si sono visti immediatamente, nella mia cerchia posso dire che abbiamo respirato aria di cambiamento molto prima e in molti posti, autonomamente, si cercavano alternative all’eredità sovietica. Mi ricordo che abbiamo iniziato a discutere tra di noi, segretamente, creando una specie di associazione psichiatrica. Per esempio, quando lavoravo nella clinica universitaria, discutemmo nel nostro dipartimento le regole da mettere in pratica durante la cura dei pazienti che riguardavano un costante monitoraggio; non era la legge a stabilirlo, ma si trattava di una regola interna al nostro dipartimento, desiderata da noi e attuata come legge.
Le riforme
Penso che negli ultimi 17 anni ci siano stati molti cambiamenti, soprattutto più di recente, e oggi è in atto un nuovo disegno di legge (che, al momento della stesura di questo articolo, è stato già deliberato).
Nel 1991 dunque la prima legge prevedeva che, su decisione di uno psichiatra, fosse possibile ricoverare una persona senza il suo consenso solo nel caso in cui essa dovesse mostrare un comportamento pericoloso per se stessa o per gli altri.
Con le nuove riforme, il ricovero coatto prevede oggi una durata minima di tre giorni lavorativi, dopo i quali il tribunale decide se prolungare la permanenza del soggetto o dimetterlo.
Un ulteriore aspetto importante introdotto recentemente riguarda l’accompagnamento del paziente: quest’ultimo non deve mai essere lasciato solo, il personale infermieristico lo deve sempre monitorare e sapere quali sono le condizioni psico-fisiche specifiche di ogni assistito. In questi termini, ai pazienti è vietato tenere con sé qualsiasi oggetto che possa ferirli, i vetri delle camere sono infrangibili e i medici sono tenuti a controllare ogni ora e mezza lo stato di salute dei loro pazienti.
Queste sono le nuove regole entrate in vigore negli ultimi mesi in Lituania, in particolare da maggio 2019, mezzo anno dopo il convegno del CIPRA a Milano.
La recente legge introdotta, sicuramente per via di un’influenza della nostra vicina Finlandia, riguarda l’utilizzo di psicofarmaci: ad oggi è la corte a stabilire se il paziente ricoverato necessita di cure urgenti; in caso contrario, viene sottoposto a cure non mediche come il counseling psicologico o la psicoterapia. Da quest’anno la legge invita a non fare uso di sostanze psicotrope, a meno che il tribunale non abbia sentenziato la necessità e abbia deciso di trasferire il paziente nel dipartimento di psichiatria, anche senza suo consenso.
Tuttavia, in Lituania mancano ancora le restanti componenti della cura: l'inserimento in strutture comunitarie residenziali, la riabilitazione psicosociale e l’orientamento vocazionale, le comunità di salute mentale per minori e i servizi di supporto per le famiglie. Io sto provando a introdurre la terapia familiare nei casi di disagio psichico di un membro, ma è un processo lento e non ancora del tutto riconosciuto.
La situazione odierna
Non abbiamo ancora avuto pieno successo, ci sono molte ragioni per questa nostra lentezza. Mentre negli altri Paesi europei si parlava addirittura della chiusura degli ospedali psichiatrici, il governo lituano faceva cenni sulla diminuzione del numero di letti negli ospedali psichiatrici. Tuttavia, in 26 anni, tra il 1991 e il 2017, i letti si sono ridotti da 5.380 a 2.017 (come mostra la tabella 1 sottostante).

Di pari passo alla riduzione del numero di ospedali e della durata media della degenza ospedaliera, secondaria alla deistituzionalizzazione, la qualità delle cure da parte dei servizi psichiatrici ospedalieri è aumentata (tabella 2).
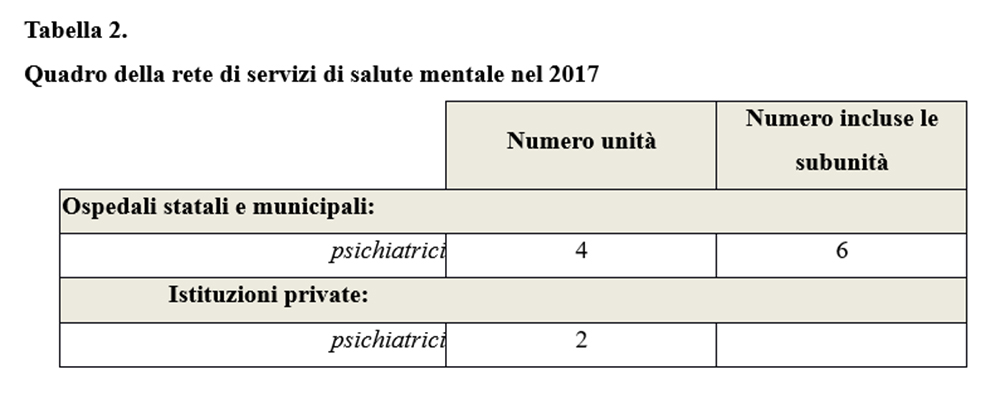
Si è verificato un miglioramento degli ospedali in termini di standard, molti pazienti sono stati trasferiti negli ospedali di medicina generale, organizzati con differenti reparti e questo fu un grande cambiamento. In Lituania la medicina di base è ben sviluppata, esistono molte risorse e il governo sta iniziando a collaborare molto di più con i medici di base, al fine di migliorare l'assistenza sanitaria.
Punti deboli del sistema di salute mentale
Un limite che ancora permane nel sistema dei servizi di cura lituani riguarda gli psicologi e gli psicoterapeuti: non esiste ancora una legge sulla psicoterapia ed è ancora in atto una discussione su come regolamentarla e chi può avere accesso alla formazione in psicoterapia. Sussiste di fatto una frammentazione nella politica di sviluppo della salute mentale. Programmi e strategie sono stati lanciati, con obiettivi e risultati definiti a livello teorico, ma sul piano reale mancano le risorse umane e finanziarie per il potenziamento del sistema.
Le statistiche mostrano che in Lituania esistono sufficienti risorse per le cure primarie mentali, ma seguendo la politica di salute mentale l'intero onere ricade sugli psichiatri. Questo in parte dipende dalla programmazione pregressa, che prevede che nei Centri di Salute Mentale (115) si prenda in carico l’intera utenza che necessita di cure ambulatoriali. Ciononostante, attualmente si sta delineando la necessità di coinvolgere i medici di famiglia (tabella 3) nel ruolo di gestori delle cure mentali primarie, così da alleggerire i troppi invii di casi comuni ai Centri di Salute Mentale.

Un altro tema importante è quello della medicalizzazione: molti professionisti sostengono, malgrado la legge recente, che l'unico modo per curare coloro che soffrono di un grave disagio psichico sia dare loro psicofarmaci senza distinzione tra i vari casi. Una possibile spiegazione è data dalla concentrazione delle risorse umane ed economiche nelle istituzioni psichiatriche, le quali detengono ancora un elevato numero di posti letto e di psichiatri, nonché un crescente finanziamento per il rimborso di farmaci psicotropi di nuova generazione.
In Lituania è presente un altissimo tasso di suicidi (31,5 morti per 100,000 abitanti, tre volte più elevato della media europea che è di 11,3) e un’elevata porzione della popolazione ha problemi di eccessivo consumo di alcool (32,6 morti per 100,000 abitanti, più del doppio della media europea che è di 15,7). Queste sono solo alcune delle problematiche che toccano la realtà lituana e sulle quali rivolgere il nostro sguardo e la nostra attenzione, al fine di comprenderle e risolverle.
Molte sono le iniziative messe in atto dalle autorità municipali e dalle organizzazioni non governative nel campo della promozione della Salute mentale e della prevenzione. Nonostante ciò, esse sono frammentate e i programmi di prevenzione non sono caratterizzati da strumenti atti a misurarne l'efficacia e la sostenibilità economica.
A tutt’oggi, la società lituana è caratterizzata da un'attitudine stigmatizzante nei confronti della salute mentale e da una forte sfiducia della popolazione verso il sistema sanitario e verso il sistema psichiatrico. È presente inoltre una tendenza evitante al contatto con i professionisti del sistema di cura e, nel caso questo ci sia, viene applicato prevalentemente per il trattamento medico ma non psicoterapeutico.
Le ricerche rivelano, infatti, che in Lituania esiste ancora un'immagine negativa dei professionisti della salute mentale, persiste la paura di chiedere aiuto per la vergogna e la stigmatizzazione e l’informazione circa l'assistenza e i servizi è limitata. Indipendentemente dai miglioramenti sostanziali nei Servizi di Salute Mentale avvenuti negli anni dopo il ritorno all'indipendenza, lo stigma sociale – in linea con la ricerca che Dinesh Bhugra ci illustrò a inizio mattina – rimane quindi predominante. I pazienti psichiatrici sono percepiti come pericolosi, violenti e incapaci. Ricevere pubblicamente o in forma anonima servizi di salute mentale è un impegno gravoso a causa della struttura a nodi stretti della società lituana, dove tutti conoscono tutti.
A mio avviso, e importante muoverci in fretta, specialmente ora che abbiamo l’opportunità di fare riforme.
Ringrazio per l’opportunità di partecipare a questo importante evento, grazie a Cecilia e al CIPRA.